Baza wiedzy
Profilaktyka i higiena
Okresowe badanie kontrolne
 Okresowe badanie kontrolne czyli ocena stanu zębów, przyzębia, tkanek miękkich jamy ustnej w celu wczesnego wykrycia choroby (np. próchnicy). Zalecane jest dwa razy w roku, najlepiej tuż po profesjonalnym czyszczeniu zębów. Aby badanie było pełne lekarz decyduje o rodzaju badań uzupełniających (rtg skrzydłowo-zgryzowe, zębowe lub pantomogram). U osób dorosłych badanie zalicza się do profilaktyki nowotworowej. W niektórych chorobach, np. w białaczce pierwsze objawy występują w jamie ustnej.
Okresowe badanie kontrolne czyli ocena stanu zębów, przyzębia, tkanek miękkich jamy ustnej w celu wczesnego wykrycia choroby (np. próchnicy). Zalecane jest dwa razy w roku, najlepiej tuż po profesjonalnym czyszczeniu zębów. Aby badanie było pełne lekarz decyduje o rodzaju badań uzupełniających (rtg skrzydłowo-zgryzowe, zębowe lub pantomogram). U osób dorosłych badanie zalicza się do profilaktyki nowotworowej. W niektórych chorobach, np. w białaczce pierwsze objawy występują w jamie ustnej.
Oczyszczanie powierzchni implantu
 Implanty, podobnie jak zęby naturalne są miejscem kumulacji płytki nazębnej, co może powodować:
Implanty, podobnie jak zęby naturalne są miejscem kumulacji płytki nazębnej, co może powodować:
- stany zapalne,
- periimplantitis (zapalenie tkanek wokół implantu),
- utratę implantu.
Leczenie implantologiczne wiąże się z dużymi kosztami. Jest to jeden z powodów, dlaczego należy zwracać szczególną uwagę na higienę wokół implantu i zapobieganie stanom zapalnym.
Fluoryzacja
 Fluoryzacja to inaczej lakierowanie zębów, czyli nasączanie wszystkich powierzchni zębów fluorem. Dzięki temu stają się bardziej odporne na próchnicę. Jest to zabieg, który powinien być stosowany już u małych dzieci, nawet co trzy miesiące, a u starszych, co pół roku, zawsze po uprzednim ich wyczyszczeniu w gabinecie. Fluoryzacja stosowana jest także w celu zmniejszenia wrażliwości zębów u dorosłych. Preparaty zawierające fluor mogą mieć postać musu, żelu czy lakieru (stąd potoczne określenie lakierowanie).
Fluoryzacja to inaczej lakierowanie zębów, czyli nasączanie wszystkich powierzchni zębów fluorem. Dzięki temu stają się bardziej odporne na próchnicę. Jest to zabieg, który powinien być stosowany już u małych dzieci, nawet co trzy miesiące, a u starszych, co pół roku, zawsze po uprzednim ich wyczyszczeniu w gabinecie. Fluoryzacja stosowana jest także w celu zmniejszenia wrażliwości zębów u dorosłych. Preparaty zawierające fluor mogą mieć postać musu, żelu czy lakieru (stąd potoczne określenie lakierowanie).
Stosowanie tej metody zabezpiecza nas przed przedawkowaniem fluoru, co może się zdarzyć przy przyjmowaniu tabletek z fluorem. Efektem przedawkowania są nieusuwalne plamy na zębach.
Lakowanie poszerzone
Jeśli bruzda zęba jest zaciemniona, lekarz oczyszcza ją specjalnym wiertłem, aby przekonać się, czy próchnica nie doszła do zębiny (miękka tkanka znajdująca się pod szkliwem). Jeżeli plama próchnicy dotyczy tylko szkliwa ubytek wypełnia się lakiem szczelinowym. Nazywamy to lakowaniem poszerzonym.
Dlaczego najlepiej czyszczą higienistki?
 W naszej klinice działa tzw. gabinet higieny. Dyplomowane higienistki wykonują profesjonalne czyszczenia, profilaktykę fluorową oraz instruktaż higieny.
W naszej klinice działa tzw. gabinet higieny. Dyplomowane higienistki wykonują profesjonalne czyszczenia, profilaktykę fluorową oraz instruktaż higieny.
Szkoła dla higienistek jest szkołą pomaturalną, nauka zajmuje trzy lata. W tym czasie uczennice poznają tajniki anatomii, chorób jamy ustnej, metod leczenia schorzeń stomatologicznych ale przede wszystkim uczą się zabiegów, które będą wykonywać w swoim życiu zawodowym. Praktyczna i teoretyczna nauka profilaktyki trwa znacznie dłużej niż na studiach stomatologicznych, gdzie przyszły lekarz musi opanować wiedzę z wielu dziedzin. Higienistki najlepiej też orientują się w nowościach dotyczących higieny domowej.
Skaling – profesjonalne usuwanie złogów nazębnych
 Skaling czyli to, co potocznie nazywamy zdjęciem kamienia (stosujemy ultradźwięki) oraz piaskowanie i polerowanie zębów. Stosowane regularnie, co pół roku, zapobiega chorobom przyzębia i próchnicy. Może być już konieczne u dzieci z uzębieniem mieszanym. W naszej klinice dysponujemy najwyższej klasy sprzętem do skalingu i piaskowania. Możliwe jest też zastosowanie nowej generacji piasku, bądź to ze wskazań medycznych bądź na życzenie pacjenta, który źle znosi doznania towarzyszące zwykłemu piaskowaniu.
Skaling czyli to, co potocznie nazywamy zdjęciem kamienia (stosujemy ultradźwięki) oraz piaskowanie i polerowanie zębów. Stosowane regularnie, co pół roku, zapobiega chorobom przyzębia i próchnicy. Może być już konieczne u dzieci z uzębieniem mieszanym. W naszej klinice dysponujemy najwyższej klasy sprzętem do skalingu i piaskowania. Możliwe jest też zastosowanie nowej generacji piasku, bądź to ze wskazań medycznych bądź na życzenie pacjenta, który źle znosi doznania towarzyszące zwykłemu piaskowaniu.
Udowodniono, że szczotkowanie usuwa tylko 20% osadów, a kilka procent populacji dorosłej nigdy nie opanuje prawidłowego szczotkowania.
Instruktaż higieny jamy ustnej
 Instruktaż higieny jamy ustnej czyli nauka szczotkowania, nitkowania oraz dobór dodatkowych środków pozwalających we właściwy sposób zadbać o zęby w warunkach domowych. O ile nie posiadamy idealnego zgryzu, do wyczyszczenia wszystkich powierzchni zębów nie wystarczy klasyczna szczotka i nitka. Dla pacjentów mających trudności z opanowaniem sztuki szczotkowania polecamy specjalne tabletki wybarwiające osad.
Instruktaż higieny jamy ustnej czyli nauka szczotkowania, nitkowania oraz dobór dodatkowych środków pozwalających we właściwy sposób zadbać o zęby w warunkach domowych. O ile nie posiadamy idealnego zgryzu, do wyczyszczenia wszystkich powierzchni zębów nie wystarczy klasyczna szczotka i nitka. Dla pacjentów mających trudności z opanowaniem sztuki szczotkowania polecamy specjalne tabletki wybarwiające osad.
Lakowanie bruzd
Lakowanie jest to wypełnianie specjalnym preparatem szczelin w zębach trzonowych mlecznych i stałych, co w mechaniczny sposób uniemożliwia dostanie się do tych zakamarków resztek jedzenia i bakterii, a tym samym redukuje powstanie próchnicy. Nowoczesne laki zawierają długo uwalniający się fluor, potęgując efekt profilaktyczny. Jest to bardzo skuteczna metoda walki z próchnicą, pozwalająca na osiągnięcie ok. 90% redukcji próchnicy!
Nitkowanie
 Używanie nici dentystycznej do oczyszczania powierzchni stycznej staje się konieczne po wyrznięciu zębów stałych. Wbrew pozorom nie jest to prosta czynność, wielu pacjentów nitkuje niewłaściwie, uszkadzając przyzębie. Istnieją różne rodzaje nici, najlepiej by indywidualnego doboru dokonała doświadczona higienistka.
Używanie nici dentystycznej do oczyszczania powierzchni stycznej staje się konieczne po wyrznięciu zębów stałych. Wbrew pozorom nie jest to prosta czynność, wielu pacjentów nitkuje niewłaściwie, uszkadzając przyzębie. Istnieją różne rodzaje nici, najlepiej by indywidualnego doboru dokonała doświadczona higienistka.
Stomatologia zachowawcza
Co warto wiedzieć o stomatologii?
 Konieczność dbałości o stan narządu żucia towarzyszy nam przez całe życie, ważne jest więc zachowanie ciągłości opieki stomatologicznej.
Konieczność dbałości o stan narządu żucia towarzyszy nam przez całe życie, ważne jest więc zachowanie ciągłości opieki stomatologicznej.
Okresowe sprawdzenie stanu zębów, przyzębia i tkanek miękkich jamy ustnej, regularne zabiegi profilaktyczne, ewentualne leczenie we wczesnej fazie choroby sprawi, że wizyty będą krótsze, obarczone mniejszym stresem, a stan zdrowia jamy ustnej bardziej satysfakcjonujący.
Stomatologia, jak i inne dziedziny medycyny rozwija się bardzo szybko.
Korzystanie ze zdobyczy współczesnej stomatologii pozwala dorosłym w pełni zrehabilitować narząd żucia, a tym samym zachować zdrowie, młodość i urodę. Naszym dzieciom zaś pozwoli przejść przez życie z własnymi, zdrowymi i prostymi zębami. Przy wspólnym wysiłku, będzie to pokolenie, które „protezę” będzie znało tylko z opowieści.
Najlepsze efekty uzyskuje się przy dobrej współpracy lekarza i pacjenta, przy wzajemnym zrozumieniu i zaufaniu. Lekarz sprawia, że pacjent jest świadomy swoich potrzeb i rozumie sens oraz cel proponowanego leczenia, może współuczestniczyć w jego planowaniu. Łatwiej zniesie jego trudy i bardziej doceni efekt końcowy.
Potrzeby stomatologiczne pacjentów zmieniają się z biegiem czasu. Kiedyś jedyną potrzebą było eliminowanie bólu, obecnie chcemy zachować pełne uzębienie przez całe życie. Wraz z pojawiającymi się możliwościami stomatologia przeszła z ery ekstrakcji, poprzez erę wypełnień, do ery profilaktyki i estetyki.
Jak leczy się próchnicę?
 W sytuacji, gdy mamy do czynienia z wczesną fazą próchnicy stosuje się zabiegi remineralizujące szkliwo, czyli zapobiegające dalszemu rozwojowi choroby. W uzębieniu mlecznym w przypadku tzw. próchnicy butelkowej przeprowadza się zabieg lapisowania, czyli zatrzymania postępu próchnicy metodą chemiczną bez oczyszczania ubytku i bez wypełniania plombą.
W sytuacji, gdy mamy do czynienia z wczesną fazą próchnicy stosuje się zabiegi remineralizujące szkliwo, czyli zapobiegające dalszemu rozwojowi choroby. W uzębieniu mlecznym w przypadku tzw. próchnicy butelkowej przeprowadza się zabieg lapisowania, czyli zatrzymania postępu próchnicy metodą chemiczną bez oczyszczania ubytku i bez wypełniania plombą.
Jeśli w wyniku działania próchnicy w zębie powstał już ubytek, należy całkowicie usunąć chorą tkankę wraz z bakteriami. Zabieg ten wykonywany jest zwykle w znieczuleniu lub z zastosowaniem gazu rozweselającego (sedacja). Oczyszczony ubytek jest następnie wypełniany odpowiednim, światłoutwardzanym materiałem.
Jeśli uzupełnienie ubytku wykonuje lekarz bezpośrednio w jamie ustnej pacjenta nazywamy to wypełnieniem, lub potocznie plombą.
Alternatywą do wypełnienia jest inlay lub onlay wykonywany w laboratorium.
Dla dzieci mamy specjalne kolorowe wypełnienia. Plomba taka motywuje zwykle dziecko do kolejnych wizyt. U dorosłych, zgodnie ze światowym standardem, używamy nowoczesnych wypełnień kompozytowych w kolorze zęba, utwardzanych światłem. Stosujemy materiały renomowanych firm, pozwalające na doskonałe uzupełnienie tkanek zęba i zapewniające trwałość wypełnienia.
Dla uzyskania większej precyzji zabiegu w naszym gabinecie stosowane są lupy operacyjne lub mikroskop.
Wszystkim pacjentom, nie tylko dzieciom, odczuwającym lęk przed wizytą u stomatologa polecamy gaz rozweselający. Wizyty stają się przyjemnością, leczenie przebiega sprawnie, z czasem zmienia się nastawienie do dentysty.
Warto pamiętać, że im wcześniej zgłosimy się do lekarza z próchnicą, tym leczenie będzie mniej rozległe.
Inlay i onlay
 Do odbudowy rozległych ubytków zębów bocznych wykorzystać można wkłady, nakłady lub endokorony (inlay, onlay, overlay). Wykonuje się je w laboratorium ze specjalnego kompozytu, porcelany lub złota.
Do odbudowy rozległych ubytków zębów bocznych wykorzystać można wkłady, nakłady lub endokorony (inlay, onlay, overlay). Wykonuje się je w laboratorium ze specjalnego kompozytu, porcelany lub złota.
Inlay stanowi rozwiązanie pośrednie między wypełnieniem wykonanym w jamie ustnej pacjenta, a koroną protetyczną wykonaną laboratoryjnie. W tej metodzie, w porównaniu z klasyczną koroną, oszczędza się tkankę zęba, w porównaniu zaś ze zwykłym wypełnieniem uzyskuję się większą precyzję w odtworzeniu utraconych tkanek, szczególnie w obrębie powierzchni stycznych. Zmniejsza to możliwość wchodzenia i zalegania resztek pokarmowych między zębami.
Inley’e i onley’e są idealne do przypadków rekonstrukcji zwarcia u pacjentów z własnymi ale zniszczonymi zębami (zgrzytanie, zaciskanie, hipoplazje itp.). Umożliwiają pełne odtworzenie powierzchni żującej zęba, a co za tym idzie – pełne włączenie go w proces żucia pokarmów
Mało popularne, ale najkorzystniejsze dla zębów są inley’e wykonane ze złota.
Tylko wybitnie doświadczony lekarz jest w stanie wykonać wypełnienie metodą bezpośrednia w jamie ustnej, które będzie równie doskonałe jak praca laboratoryjna
Sedacja wziewna, czyli gaz rozweselający
 Leczenie stomatologiczne wywołuje u wielu pacjentów, zarówno u dzieci jak i u dorosłych, uczucie lęku tak silnego, że uniemożliwia ono przeprowadzenie jakiegokolwiek zabiegu.
Leczenie stomatologiczne wywołuje u wielu pacjentów, zarówno u dzieci jak i u dorosłych, uczucie lęku tak silnego, że uniemożliwia ono przeprowadzenie jakiegokolwiek zabiegu.
Pomyśleliśmy o tej grupie osób i dlatego proponujemy Państwu leczenie stomatologiczne w połączeniu z sedacją wziewną. Leczenie w sedacji z użyciem podtlenku azotu jest alternatywą dla narkozy.
Sedacja jest definiowana jako stan ograniczonego poziomu świadomości wywołany metodami farmakologicznymi, który pozwala pacjentowi na zachowanie reakcji na bodźce lub polecenia słowne. W przypadku sedacji wziewnej wykorzystywane jest działanie podtlenku azotu zwanego potocznie „gazem rozweselającym”.
Po podaniu mieszaniny podtlenku azotu i tlenu przez specjalną maseczkę następuje odprężenie i uspokojenie pacjenta, podnosi się próg bólu oraz zmniejsza strach i napięcie nerwowe. Pacjent w czasie sedacji wziewnej nie śpi – zachowuje świadomość, zdaje sobie sprawę z miejsca, w jakim się znajduje i czynności wykonywanych przez lekarza stomatologa, ale wszystko wydaje się być bardzo odległe.
Sedacja podtlenkiem azotu jest szczególnie polecana w trakcie leczenia dzieci. Doskonałe efekty osiąga się zwłaszcza u pacjentów, którzy dopiero rozpoczynają leczenie stomatologiczne i nie są obciążeni traumatycznym doświadczeniem, jakim jest leczenie „na siłę”. Zaletą jest to, że drobne ubytki można leczyć bez znieczulenia miejscowego, a w razie konieczności wykonania iniekcji unika się stresu i dolegliwości z nią związanego. Do wykonania sedacji niezbędna jest jednak współpraca dziecka, dlatego trudno osiągnąć właściwy efekt u dzieci poniżej 3-4 roku życia.
Jest to metoda bezpieczna. Podawanie N20 może trwać dowolnie długo i praktycznie ogranicza się do czasu wymaganego dla wykonania zabiegu. Zaletą jest natychmiastowy powrót do świadomości po zaprzestaniu podawania podtlenku w przeciwieństwie do sedacji farmakologicznej, której efekt mija dopiero po kilku godzinach.
Nie są konieczne specjalne przygotowania pacjenta, poza wstrzymaniem się od spożywania posiłków na 3 godz. przed zabiegiem, nie ma też specjalnych zaleceń po zakończeniu zabiegu.
Endodoncja
Co to jest endodoncja?
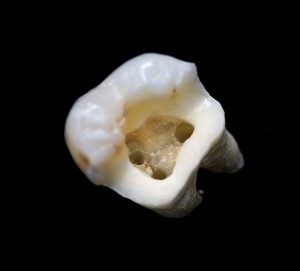 Endodoncja, czyli inaczej leczenie kanałowe, obejmuje leczenie chorób związanych z:
Endodoncja, czyli inaczej leczenie kanałowe, obejmuje leczenie chorób związanych z:
- miazgą (nerwem) zęba: stany zapalne miazgi jeszcze w obrębie kanału korzenia, zgorzel będącą konsekwencją zapalenia miazgi,
- resorpcją korzenia od zewnątrz lub od wewnątrz,
- tkankami okołowierzchołkowymi, kiedy infekcja wydostała się poza korzeń i objęła kość: ropnie okołowierzchołkowe, torbiele,
- zespoły endo-periodontalne: połączenie stanów zapalnych miazgi zęba z tkankami przyzębia (dziąsło, kość).
Na czym polega leczenie kanałowe?
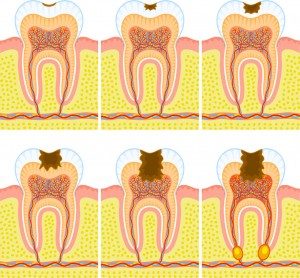 Zdarza się, że pacjent zbyt późno zgłasza się z próchnicą do stomatologa. Bakterie dostały się już do jamy zęba, w której znajdują się nerwy i naczynia (miazga). Powodują one zapalenie, martwicę lub zgorzel miazgi, a z czasem nawet zapalenie tkanek otaczających korzeń zęba. Stanom tym towarzyszą dolegliwości bólowe.
Zdarza się, że pacjent zbyt późno zgłasza się z próchnicą do stomatologa. Bakterie dostały się już do jamy zęba, w której znajdują się nerwy i naczynia (miazga). Powodują one zapalenie, martwicę lub zgorzel miazgi, a z czasem nawet zapalenie tkanek otaczających korzeń zęba. Stanom tym towarzyszą dolegliwości bólowe.
Aby zachować ząb w jamie ustnej konieczne jest przeprowadzenie leczenia kanałowego (endodontycznego). W trakcie zabiegu usuwa się zainfekowaną tkankę z wnętrza zęba, ząb oczyszcza się chemicznie i mechanicznie a powstałą przestrzeń wypełnia szczelnie specjalnym materiałem.
Leczenie endodontyczne jest bardzo trudne, wymaga specjalistycznego oprzyrządowania i obarczone jest stosunkowo dużym ryzykiem niepowodzenia.
Dlaczego warto walczyć o bolący ząb?
 O ile nieleczona próchnica nieuchronnie prowadzi do zapalenia miazgi, o tyle nie wyleczone zapalenie miazgi ostatecznie prowadzi do utraty zęba. Leczenie kanałowe jest trudne, długotrwałe, kosztowne i nie ma gwarancji, że zakończy się sukcesem. Dlatego pacjenci często biorą pod uwagę usunięcie zęba zamiast leczenia.
O ile nieleczona próchnica nieuchronnie prowadzi do zapalenia miazgi, o tyle nie wyleczone zapalenie miazgi ostatecznie prowadzi do utraty zęba. Leczenie kanałowe jest trudne, długotrwałe, kosztowne i nie ma gwarancji, że zakończy się sukcesem. Dlatego pacjenci często biorą pod uwagę usunięcie zęba zamiast leczenia.
Ponieważ każdy brakujący ząb ze względów zdrowotnych powinien być uzupełniony protetycznie, znacznie taniej jest ratować ząb własny i wykonać na nim koronę niż wszczepiać implant lub wykonywać most. Z medycznego punktu widzenia zachowanie własnego korzenia zabezpiecza przed zanikiem kości co ma istotne znaczenie dla zdrowia jamy ustnej w przyszłości.
Rentgenodiagnostyka
 Do oceny starych wypełnień i próchnicy szczególnie na powierzchniach stycznych, do diagnostyki chorób miazgi oraz kontroli przebiegu leczenia endodontycznego stosujemy ucyfrowione obrazy radiologiczne. Jest to połączenie technik rtg i komputera, które pozwala znacząco, bo aż o kilkadziesiąt procent, zmniejszyć dawkę promieniowania, umożliwiając jednocześnie dokładniejszą ocenę struktur zęba niż tylko rtg.
Do oceny starych wypełnień i próchnicy szczególnie na powierzchniach stycznych, do diagnostyki chorób miazgi oraz kontroli przebiegu leczenia endodontycznego stosujemy ucyfrowione obrazy radiologiczne. Jest to połączenie technik rtg i komputera, które pozwala znacząco, bo aż o kilkadziesiąt procent, zmniejszyć dawkę promieniowania, umożliwiając jednocześnie dokładniejszą ocenę struktur zęba niż tylko rtg.
Zapalenie miazgi
 Jeżeli ząb z próchnicą zaczyna boleć, oznacza to, że doszło już do zainfekowania i zapalenia miazgi zęba. Bóle stają się coraz bardziej uciążliwe i występują częściej. Wymaga to podjęcia natychmiastowego leczenia kanałowego, aby uratować ząb i nie dopuścić do rozprzestrzenienia się infekcji poza korzeń na kość i ozębną. Jeśli pacjent nie zgłosi się do dentysty, po kilku dniach miazga obumiera i ząb przestaje boleć. Niestety proces chorobowy toczy się dalej, z czasem dojdzie do zgorzeli, zmian okołowierzchołkowych, torbieli i ropnia.
Jeżeli ząb z próchnicą zaczyna boleć, oznacza to, że doszło już do zainfekowania i zapalenia miazgi zęba. Bóle stają się coraz bardziej uciążliwe i występują częściej. Wymaga to podjęcia natychmiastowego leczenia kanałowego, aby uratować ząb i nie dopuścić do rozprzestrzenienia się infekcji poza korzeń na kość i ozębną. Jeśli pacjent nie zgłosi się do dentysty, po kilku dniach miazga obumiera i ząb przestaje boleć. Niestety proces chorobowy toczy się dalej, z czasem dojdzie do zgorzeli, zmian okołowierzchołkowych, torbieli i ropnia.
Poprzez naczynia krwionośne zakażenie może się rozprzestrzeniać, co ma negatywny wpływ na serce, nerki i stawy, oczy.
Technologia leczenia kanałowego
 Endodoncja czyli leczenie kanałowe zęba, jest bardzo dynamicznie rozwijającą się dziedziną stomatologii. Sprzyja temu ogromny postęp technologiczny. Nowoczesne leczenie kanałowe wymaga dużych umiejętności od operatora oraz kosztownego instrumentarium. Lekarz nie jest już skazany na pracę „na ślepo”. Dzięki temu można zwiększyć szanse powodzenia zabiegu.
Endodoncja czyli leczenie kanałowe zęba, jest bardzo dynamicznie rozwijającą się dziedziną stomatologii. Sprzyja temu ogromny postęp technologiczny. Nowoczesne leczenie kanałowe wymaga dużych umiejętności od operatora oraz kosztownego instrumentarium. Lekarz nie jest już skazany na pracę „na ślepo”. Dzięki temu można zwiększyć szanse powodzenia zabiegu.
W naszej klinice stosujemy:
- Specjalne, nowoczesne narzędzia kanałowe w wysokiej elastyczności.
- Specjalne końcówki endodontyczne do maszynowego opracowania kanałów.
- Współpracujący z nimi endometr pozwalający zmierzyć ząb od wewnątrz.
- Ultradźwięki do udrażniania kanałów i wyjmowania złamanych narzędzi.
- Systemy do szczelnego wypełnienia kanałów gutaperką.
- Kontrolę śródzabiegową z zastosowaniem radiografii cyfrowej. Obróbka cyfrowa pozwala zmieniać parametry obrazu i wyjaśniać najdrobniejsze szczegóły, co jest nie do uzyskania technikami tylko radiologicznymi.
- Mikroskop, który w dużym powiększeniu daje możliwość bezpośredniego wglądu do wnętrza zęba. Pozwala to na znalezienie dodatkowych kanałów, na idealnie oczyszczenie i opracowanie kanałów tak, by nie pozostały resztki zakażonej tkanki a w połączeniu z ultradźwiękami daje szansę na usunięcie starych wypełnień czy złamanych narzędzi.
Ząb martwy
Ząb leczony kanałowo nazywamy martwym. Z czasem staje się on bardziej kruchy i może nieznacznie ciemnieć. Można go odbudować wypełnieniem kompozytowym, inlay’em /onlay’em. Jednak najbardziej wskazane jest zabezpieczenie go przed złamaniem wkładem z włókna szklanego ew. z metalu i koroną protetyczną.
Ortodoncja
Co to znaczy ortodoncja?
 Ortodoncja to dziedzina stomatologii specjalizująca się w leczeniu oraz korygowaniu wad zgryzu, wad szczękowo-twarzowych i nieprawidłowości zębowych. Leczeniu ortodontycznemu poddaje się wady wrodzone i nabyte, a samo leczenie można przeprowadzić zarówno u dzieci, jak i pacjentów dorosłych. Wśród głównych przyczyn skłaniających pacjentów do podejmowania leczenia wymienia się powody profilaktyczne oraz estetyczne.
Ortodoncja to dziedzina stomatologii specjalizująca się w leczeniu oraz korygowaniu wad zgryzu, wad szczękowo-twarzowych i nieprawidłowości zębowych. Leczeniu ortodontycznemu poddaje się wady wrodzone i nabyte, a samo leczenie można przeprowadzić zarówno u dzieci, jak i pacjentów dorosłych. Wśród głównych przyczyn skłaniających pacjentów do podejmowania leczenia wymienia się powody profilaktyczne oraz estetyczne.
Leczenie wad zgryzu u dzieci kojarzy się najczęściej z aparatem ruchomym, który można wyjmować na określony czas. Zależnie od potrzeb aparaty ruchome mogą być mechaniczne lub mechaniczno-czynnościowe. Natomiast synonimem leczenia ortodontycznego dorosłych do niedawna był aparat stały, którego noszenie – za sprawą celebrytów i celebrytek – przez moment postrzegane było nawet jako nowy trend. Dzisiaj aparat stały jest przede wszystkim skutecznym narzędziem służącym do korygowania wad zgryzu, które mogą znacząco wpływać na jakość życia – tak w aspekcie estetycznym, jak i zdrowotnym. Mimo niesłabnącej popularności aparatów stałych niektórzy dorośli pacjenci wciąż odczuwają dyskomfort spowodowany leczeniem ortodontycznym. Podłoże tego dyskomfortu leży we wciąż żywym wśród Polaków przekonaniu, że wady zgryzu koryguje się u dzieci, a aparat stały na zębach dorosłego jest wyłącznie kosztowną fanaberią.
Rozwiązaniem dla takich pacjentów są przezroczyste nakładki korygujące, które zalicza się do aparatów ruchomych. Zadaniem nakładek jest prostowanie zębów przy pomocy kompletu wymiennych alignerów, które wykonywane są na zamówienie. Wymienia się je co 2 tygodnie, w miarę przesuwania zębów na właściwe miejsca. Główną zaletą jest wygoda i komfort stosowania, a także estetyka i dyskrecja- nakładki są całkowicie przezroczyste. W przeciwieństwie do aparatów klasycznych z zamkami klejonymi do zęba, dużo łatwiej jest utrzymać higienę, ponieważ nakładki są zdejmowalne. Zdejmuje się je również do spożywania posiłków.
Leczenie wad zgryzu
 Narząd żucia to skomplikowany układ: zęby różniące się między sobą, kości szczęk, tkanki, które utrzymują zęby w kości, dziąsła, miękka śluzówka jamy ustnej, ślinianki produkujące ślinę, język, wargi, mięśnie i stawy pozwalające wykonywać potrzebne ruchy żuchwy, nerwy, dzięki którym te ruchy stają się celowe.
Narząd żucia to skomplikowany układ: zęby różniące się między sobą, kości szczęk, tkanki, które utrzymują zęby w kości, dziąsła, miękka śluzówka jamy ustnej, ślinianki produkujące ślinę, język, wargi, mięśnie i stawy pozwalające wykonywać potrzebne ruchy żuchwy, nerwy, dzięki którym te ruchy stają się celowe.
Narząd żucia pełni wiele funkcji: odgryzamy przednimi zębami, żujemy bocznymi, przełykamy ślinę, ziewamy, rozmawiamy, zaciskamy zęby w zdenerwowaniu, oddychamy przez usta w chorobie czy przy wysiłku.
Wszystkie elementy takiego układu są w ruchu, współpracują ze sobą. Będą spełniać swoją rolę i nie będą ulegały uszkodzeniom, jeśli będą do siebie dokładnie pasować. Wzajemne dopasowanie zębów (tak jak w kole zębatym) nazywamy „zgryzem”. Jeśli do siebie nie pasują, mamy do czynienia z wadą zgryzu.
Z tych powodów chcemy leczyć zgryz a nie ”prostować zęby”. Proste zęby górne niepasujące do dolnych, poza lepszym wyglądem, nie przyniosą pacjentowi większych korzyści. Dlatego prawie zawsze w ostatniej fazie leczenia stosujemy aparaty na oba łuki zębowe.
Nie możemy zapominać o żadnym elemencie tego skomplikowanego układu. Dlatego też wcześniej, jeśli jest to konieczne, konsultujemy pacjentów z laryngologiem, logopedą, neurologiem lub psychologiem.
Szczęśliwie się składa, że funkcjonalnie ustawione zęby są jednocześnie ładne i zdrowe, stanowią więc powód satysfakcji zarówno dla lekarza jak i pacjenta.
Dlaczego warto leczyć się ortodontycznie?
 WHO definiuje zdrowie jako pełen dobrostan fizyczny, psychiczny i społeczny. Wszystkie te aspekty mają wpływ na to, że leczenie jest konieczne.
WHO definiuje zdrowie jako pełen dobrostan fizyczny, psychiczny i społeczny. Wszystkie te aspekty mają wpływ na to, że leczenie jest konieczne.
Nieleczona wada zgryzu prowadzi do wielu uszkodzeń:
- utrudnionej higieny – nasilenia próchnicy – przedwczesnej utraty zębów,
- chorób przyzębia (parodontoza) – rozchwiania zębów, obnażenia korzeni – przedwczesnej utraty zębów,
- zgryzu urazowego, tzn. przeciążenia pewnych zębów – starcia zębów – nadwrażliwości na bodźce,
- zaburzeń w stawie skroniowo – żuchwowym,
- wad wymowy,
- zaburzeń funkcji żucia – chorób przewodu pokarmowego.
Dobre samopoczucie jest w znacznym stopniu związane z wyglądem twarzy. Abyśmy uchodzili za osoby atrakcyjne, najważniejsza jest jej symetria oraz wyraz oczu, na drugim zaś miejscu uśmiech. Wiedzieli o tym już starożytni, dlatego sztuka makijażu ma już ponad 2000 lat, podobnie jak pierwsze doniesienia o próbach prostowania zębów. Pamiętajmy, że wada zgryzu zawsze pogarsza estetykę uśmiechu, wyrazu twarzy, układu warg.
Ostatnią przyczyną, dla której powinniśmy się leczyć, są względy społeczne. Żyjemy w XXI wieku. Na przestrzeni ostatnich kilkunastu lat zaszły w Polsce ogromne przemiany kulturowe. Obowiązują dużo wyższe standardy dotyczące estetyki i tego, co określamy mianem „dbaniem o siebie”. Np. osoba dbająca o swój wizerunek, nie posiada braków w uzębieniu. Podobnie nie wypada mieć krzywych zębów.
Przywykliśmy do tego, że osoby oglądane na ekranach kin mają fascynujące uśmiechy. Wiele z tych uśmiechów to ciężka praca ortodonty, protetyka. Nawet jeśli zęby były zdrowe i proste z natury na pewno nie były takie białe. A zęby prawidłowo ustawione to zęby ładne i zdrowe.
Ortodoncja dorosłych
 Ortodontyczne leczenie u części dorosłych niczym nie różni się od leczenia młodzieży. Stosując aparaty stałe pragniemy uzyskać tzw. normę zgryzową, czyli spełnić wszystkie wymogi prawidłowego zwarcia w harmonii z pozostałymi elementami narządu żucia. Dotyczy to jednak tylko osób ze wszystkimi zębami własnymi lub pojedynczymi brakami, ze zdrowymi tkankami przyzębia, bez poważniejszych zaburzeń w budowie kości szczęk. W takich przypadkach nie jest istotny wiek pacjenta.
Ortodontyczne leczenie u części dorosłych niczym nie różni się od leczenia młodzieży. Stosując aparaty stałe pragniemy uzyskać tzw. normę zgryzową, czyli spełnić wszystkie wymogi prawidłowego zwarcia w harmonii z pozostałymi elementami narządu żucia. Dotyczy to jednak tylko osób ze wszystkimi zębami własnymi lub pojedynczymi brakami, ze zdrowymi tkankami przyzębia, bez poważniejszych zaburzeń w budowie kości szczęk. W takich przypadkach nie jest istotny wiek pacjenta.
Często jednak pacjenci dorośli utracili niektóre zęby wiele lat temu (zwykle są to „szóstki”), nosili już jakieś aparaty (zwykle ruchome), zgrzytają zębami, mają chore przyzębie.
To powoduje, że mamy inne procedury i cele lecznicze niż u młodzieży. Nazywamy to rehabilitacją. Wyleczenie wymaga współpracy lekarzy różnych specjalności: stomatologa zachowawczego, ortodonty, protetyka, periodontologa, chirurga, fizjoterapeuty. Mówiąc inaczej, do wyleczenia nie wystarczy tylko zastosowanie samego aparatu stałego. Przywracamy stan zdrowia jamy ustnej i przedłużamy młodość, chociaż nie zawsze mamy na celu osiągnięcie 100% normy zgryzowej. Ostatecznie jednak uzyskujemy funkcjonalny i estetyczny zgryz, znaczącą poprawę w rysach twarzy oraz zdrowie narządów i tkanek otaczających.
Ortodoncja do leczenia przyzębia
W poważnych przypadkach choroby przyzębia, zęby nie tkwią w kości jak dawniej. Kość uległa uszkodzeniu, zanikowi. Jest jej mniej, co powoduje, że ząb jest rozchwiany. Rozchwiane zęby poddane siłom żucia przemieszczają się zgodnie z tymi siłami, nie stawiając oporu. Ich nowa, gorsza pozycja, doprowadza do dalszych przeciążeń i dalszej destrukcji tkanek.
Leczenie takich przypadków wymaga przywrócenia prawidłowej pozycji zębów, co dodatkowo poprawia estetykę przez zamknięcie szpar między rozchwianymi zębami. Uzyskujemy to w dość krótkim czasie stosując aparat stały. Następnie lekarz periodontolog łączy zęby specjalną szyną, tworząc z nich jednostkę funkcjonalną. Szyna periodontologiczna nie jest widoczna. Tak zblokowana grupa zębów długo będzie służyła pacjentowi, pod warunkiem dużej dbałości o higienę.
Aparaty ruchome
 Aparaty ruchome są to aparaty samodzielnie wkładane i wyjmowane przez pacjenta. Mają zastosowanie w wieku 5-12 lat, czyli wtedy, kiedy dziecko jeszcze rośnie.
Aparaty ruchome są to aparaty samodzielnie wkładane i wyjmowane przez pacjenta. Mają zastosowanie w wieku 5-12 lat, czyli wtedy, kiedy dziecko jeszcze rośnie.
Zależnie od leczonej wady, mają różną budowę akrylowego korpusu i różne elementy składowe (śruby, klamry z drutu, sprężyny, łuki). Ponieważ są wykonywane indywidualnie dla każdego pacjenta, dziecko może sobie wybrać ulubiony kolor.
Okres leczenia zależy od wady zgryzu i od czasu, jaki aparat jest każdego dnia w ustach. Powinien być noszony nie tylko do snu, ale też 6-8 godzin w ciągu dnia.
Aparaty te są skuteczne, o ile zostaną zastosowane w odpowiednim momencie wzrostu, ich konstrukcja będzie odpowiednia do leczonego przypadku, a pacjent będzie sumiennie przestrzegał zaleceń lekarza.
Pamiętać jednak należy, że nie służą one do idealnego ustawienia zębów, ale do zharmonizowania podstaw kostnych, pracy mięśni i stawów skroniowych. Dzięki temu pacjent ma korzystniejsze rysy twarzy, a ostateczne ustawienie zębów jest możliwe aparatem stałym po zakończeniu wzrostu.
Czasem stosuje się je w walce ze szkodliwymi nawykami (np. ssanie palca).
Przygotowanie do leczenia aparatem stałym
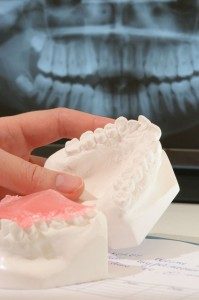 Przed założeniem aparatu pacjent jest diagnozowany. Wykonywane są specjalne zdjęcia rentgenowskie, zdjęcia fotograficzne oraz modele gipsowe zębów, które są następnie analizowane przez ortodontę. Diagnoza stanowi podstawę planu leczenia.
Przed założeniem aparatu pacjent jest diagnozowany. Wykonywane są specjalne zdjęcia rentgenowskie, zdjęcia fotograficzne oraz modele gipsowe zębów, które są następnie analizowane przez ortodontę. Diagnoza stanowi podstawę planu leczenia.
Na kolejnej wizycie, która ma miejsce już po opracowaniu wyników badań przez lekarza, przedstawiany jest pacjentowi plan leczenia. Pacjent zadaje pytania jeśli jakiś element planu jest niejasny czy niezrozumiały, a lekarz po dokładnej analizie przypadku, może na nie odpowiadać z pełną odpowiedzialnością. Pacjentowi przedstawiany jest kosztorys i wspólnie z lekarzem podejmowana jest decyzja o wyborze aparatu. Aparat dobierany jest przede wszystkim do rodzaju istniejącej wady, dopiero potem brane są pod uwagę inne okoliczności.
Plan leczenia jest aktualny ok. 6 miesięcy. Do czasu założenia aparatu pacjent musi wykonać wszelkie zabiegi przygotowawcze oraz wyczyścić zęby u higienistki.
Aparaty stałe klasyczne
 Aparaty stałe klasyczne, ligaturowe, są to aparaty najczęściej stosowane i bardzo skuteczne w leczeniu wad zgryzu u dzieci, młodzieży jak i dorosłych. Stosuje się je jako samodzielne leczenie lub element leczenia kompleksowego (wspomaganie protetyki czy leczenia chorób przyzębia).
Aparaty stałe klasyczne, ligaturowe, są to aparaty najczęściej stosowane i bardzo skuteczne w leczeniu wad zgryzu u dzieci, młodzieży jak i dorosłych. Stosuje się je jako samodzielne leczenie lub element leczenia kompleksowego (wspomaganie protetyki czy leczenia chorób przyzębia).
Pacjent może zdecydować się na aparat klasyczny z metalowymi zamkami lub na wersję estetyczną z zamkami porcelanowymi lub szafirowymi. Na życzenie pacjenta zamki metalowe mogą być nie tylko w kolorze srebrnym, ale i złotym. W każdym z przypadków możliwe jest comiesięczne „upiększenie” aparatu kolorowymi „gumeczkami”, które utrzymują łuk ortodontyczny w zamkach.
Warto pamiętać, że wiek nie jest przeszkodą w leczeniu aparatem stałym. Przeciwwskazaniem jest zła higiena, zły stan zębów i przyzębia. Są to jednak przeszkody, które można pokonać przy współudziale stomatologa i pacjenta.
System aparatów samoligaturujących
 Rozwój technologii ortodontycznych zmierza w kierunku skonstruowania aparatu działającego na zęby z bardzo małą, ale ciągłą siłą. Dzięki temu uzyskuje się najbardziej naturalne i fizjologiczne przesunięcia. Obecnie obok aparatów stałych klasycznych, stosowanych w dalszym ciągu z ogromnym powodzeniem, ortodonci mają oręż w postaci nowoczesnych aparatów samoligaturujących. W naszej klinice stosowany takie rozwiązania.
Rozwój technologii ortodontycznych zmierza w kierunku skonstruowania aparatu działającego na zęby z bardzo małą, ale ciągłą siłą. Dzięki temu uzyskuje się najbardziej naturalne i fizjologiczne przesunięcia. Obecnie obok aparatów stałych klasycznych, stosowanych w dalszym ciągu z ogromnym powodzeniem, ortodonci mają oręż w postaci nowoczesnych aparatów samoligaturujących. W naszej klinice stosowany takie rozwiązania.
System charakteryzuje się między innymi tym, że
- Czas leczenia jest krótszy w stosunku leczenia stałym aparatem klasycznym.
- Wizyty kontrolne odbywają się znacznie rzadziej.
- Aparat odznacza się komfortem użytkowania, nie ma elementów drapiących czy drażniących śluzówkę, dolegliwości bólowe są niewielkie
- Stosuje się mniej elementów dodatkowych, co znacznie poprawia możliwość utrzymania dobrej higieny.
- U wielu pacjentów nie trzeba stosować grubołukowych aparatów na podniebienie.
- Część z pacjentów może uniknąć usuwania zębów dzięki zastosowaniu specyficznej mechaniki
- Korzyścią tej techniki jest pełniejszy uśmiech i związane z tym korzystne zmiany w estetyce twarzy.
Aparaty estetyczne
Wielu pacjentów dorosłych wybiera leczenie ortodontyczne z zastosowaniem zamków w kolorze zęba wykonanych z porcelany lub przezroczystych z kryształu.
Taki aparat jest bardzo mało zauważalny w zwykłych kontaktach międzyludzkich, choć widoczny z bliska. Mimo estetycznych zamków stosuje się bowiem metalowe pierścienie, rurki i łuki.
Ostateczną decyzję czy można w danym przypadku zastosować aparat estetyczny, podejmuje ortodonta po wykonaniu badań i dyskusji z pacjentem. Niektórzy pacjenci decydują się na aparat estetyczny na górne zęby i metalowy na dolne.
Jakie są rodzaje retainerów?
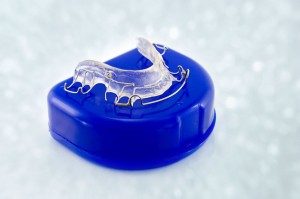 Na górny łuk zębowy najczęściej stosuję się płytkę retencyjną. Jest to aparat ruchomy, który zarówno utrzymuje korony zębów jak i podpiera kość podniebienia i łuków zębowych. Jest to korzystne ze względu na dość gąbczastą strukturę górnej szczęki, w której świeżo ustawione korzenie mogą się łatwo przemieszczać.
Na górny łuk zębowy najczęściej stosuję się płytkę retencyjną. Jest to aparat ruchomy, który zarówno utrzymuje korony zębów jak i podpiera kość podniebienia i łuków zębowych. Jest to korzystne ze względu na dość gąbczastą strukturę górnej szczęki, w której świeżo ustawione korzenie mogą się łatwo przemieszczać.
W dolnym łuku, gdzie zęby tkwią między dwoma blaszkami zbitej kości , stosuje się tylko drut retencyjny mocowany na stałe do przednich zębów od strony języka. W wyjątkowych przypadkach stały retainer jest stosowany również w górnym łuku, oprócz płytki retencyjnej.
Czym zajmuje się ortodonta?
 Ortodonta to lekarz, który oprócz studiów stomatologicznych, ukończył wieloletnie szkolenie i zdał egzamin państwowy z ortopedii szczękowej. Zajmuje się badaniem rozwoju i wzrostu zębów, szczęk, twarzy, głowy, oczywiście w powiązaniu z rozwojem całego ciała pacjenta. Dzięki temu, po zbadaniu dziecka lekarz wie, czy rozwija się ono prawidłowo, czy też należy ingerować.
Ortodonta to lekarz, który oprócz studiów stomatologicznych, ukończył wieloletnie szkolenie i zdał egzamin państwowy z ortopedii szczękowej. Zajmuje się badaniem rozwoju i wzrostu zębów, szczęk, twarzy, głowy, oczywiście w powiązaniu z rozwojem całego ciała pacjenta. Dzięki temu, po zbadaniu dziecka lekarz wie, czy rozwija się ono prawidłowo, czy też należy ingerować.
Ortodonta znając przyczyny wad zgryzu, bez trudu je wychwytuje i pomaga je wyeliminować. Jeśli dziecko jeszcze rośnie, usunięcie przyczyn, zastosowanie nieraz bardzo prostych aparatów pomaga naturze łatwo skorygować istniejące zaburzenie.
Jeśli jednak wada jest bardzo poważna lub pacjent już nie rośnie, lekarz przystępuje do leczenia z wykorzystaniem dużo bardziej skomplikowanych środków. Dopiero teraz stosuje ortodontyczne aparaty ruchome lub aparaty stałe.
Przyczyny wad zgryzu
 Część wad jest dziedziczna. Jest ich mniej i są to zwykle poważniejsze zaburzenia, dotyczące budowy kości. Geny mają również wpływ na wielkość zębów i ich liczbę. Zdarza się, że zębów jest za dużo lub za mało.
Część wad jest dziedziczna. Jest ich mniej i są to zwykle poważniejsze zaburzenia, dotyczące budowy kości. Geny mają również wpływ na wielkość zębów i ich liczbę. Zdarza się, że zębów jest za dużo lub za mało.
Większość wad powstaje jednak z banalnych przyczyn: nieprawidłowe karmienie małych dzieci, układanie ich do snu, nawykowe ssanie palców, smoczków, ogryzanie paznokci, zęby mleczne, które nie chcą wypaść lub które zostały usunięte za wcześnie, karmienie dzieci papkowatymi posiłkami jeszcze w wieku kilku lat, brak zgody na wycięcie migdałków mimo zaleceń laryngologa. Jednak najważniejszą przyczyną wad zgryzu jest próchnica zębów mlecznych. Dlatego tak istotna jest profilaktyka próchnicy.
U dorosłych pacjentów przyczyna wady może być jej efektem i odwrotnie. Np. zgrzytamy zębami, bo są nieprawidłowo ustawione (oczywiście konieczne są dodatkowe czynniki emocjonalne, stres) a zgrzytając bardziej deformujemy łuki zębowe. Inny przykład: w wyniku wady zgryzu doszło do choroby przyzębia i rozchwiania zębów, a wędrujące zęby pogarszają wadę pierwotną.
Przystępując do leczenia ortodontycznego musimy uwzględnić wszystkie przyczyny i korzystać niejednokrotnie ze współpracy innych specjalistów: stomatologa, chirurga, pediatry, logopedy, laryngologa, foniatry, psychologa, neurologa, fizjoterapeuty.
Wiek pacjenta a ortodoncja
 Nie ma jednoznacznej odpowiedzi na pytanie, kiedy należy rozpocząć leczenie ortodontyczne. Każdy pacjent musi być traktowany indywidualnie.
Nie ma jednoznacznej odpowiedzi na pytanie, kiedy należy rozpocząć leczenie ortodontyczne. Każdy pacjent musi być traktowany indywidualnie.
Ideałem jest sytuacja, kiedy lekarz ortodonta opiekuje się pacjentem od 5-6 roku życia. Możliwe jest wtedy wybranie najlepszego momentu na rozpoczęcie leczenia z uwzględnieniem rodzaju wady zgryzu, jej przyczyn, wpływu dziedziczności. Do tego czasu dziecko pozostaje w obserwacji. Lekarz monitoruje, jak zmienia się sytuacja wraz ze wzrostem, zaleca drobne, ale istotne zabiegi: kontrole radiologiczne, leczenie zachowawcze, usuwanie zębów mlecznych, szlifowanie ich jeśli nie uległy starciu, stosuje bardzo prostych aparaty, kieruje do laryngologa, logopedy itp. Dzięki temu leczenie może być krótsze, bo nie jest powikłane i odbywa się w najlepszym dla danego przypadku momencie ząbkowania.
Dlatego właśnie zdarza się, że jedno dziecko od razu dostanie aparat (choć to rzadkość), inne zgłasza się w odstępach 6-24 miesięcznych na okresowe kontrole, a jeszcze inne powinno przyjść dopiero po zakończeniu wzrostu (wady kostne).
Najczęściej jednak leczymy dzieci 11-14 letnie.
Jest też pewna grupa pacjentów, która powinna być leczona dwuetapowo. Pierwszy etap w uzębieniu mieszanym, a następny w uzębieniu stałym, zwykle już aparatem stałym.
O ile istotny jest wiek w jakim zaczynamy leczenie o tyle nie ma górnej granicy wieku, powyżej której leczenie nie może być prowadzone.
Ortodoncja przed protetyką
 Wdrożenie leczenia ortodontycznego przed planowaną protetyką najczęściej ma za zadanie:
Wdrożenie leczenia ortodontycznego przed planowaną protetyką najczęściej ma za zadanie:
- Stworzenie za pomocą aparatu stałego miejsca dla implantów, czy to w przypadku wrodzonych braków zębów, czy w sytuacji, gdy pacjent dawno utracił zęby, a zęby sąsiednie zamknęły częściowo lukę. Aby można było zastosować implant, konieczna jest bowiem odpowiednia ilość miejsca i równoległość korzeni zębów sąsiednich.
- Równoległe ustawienie zębów na których będzie wykonany most – również z zastosowaniem aparatu stałego. Pozwoli to uniknąć leczenia kanałowego i wykonania wkładów, co jest niezbędne przed wykonaniem mostu, jeśli zęby są znacznie przechylone. Most wykonany na wyprostowanych zębach dłużej posłuży, ponieważ będzie prawidłowo obciążany podczas żucia.
- Wysunięcie z zębodołu korzenia złamanego lub głęboko zniszczonego zęba na tyle, by możliwe było wykonanie wkładu i korony. Alternatywą jest oczywiście ekstrakcja, a następnie wykonanie implantu i korony. Zaletą jednak leczenia ortodontycznego jest posiadanie własnego zęba i uniknięcie implantacji.
- Uporządkowanie, wyrównanie pozostałych zębów przed wykonaniem protezy ruchomej tak, by zęby własne i sztuczne harmonijnie prezentowały się w uśmiechu.
Bardzo polecamy konsultację u ortodonty przed jakąkolwiek procedurą protetyczną lub wszczepieniem implantów.
Ortodoncja do chirurgii szczękowej
 Zdarzają się pacjenci, u którch kości twarzy zbudowane są nieprawidłowo i powodują zaburzenia estetyki, np. progenia, czyli zbyt duża żuchwa. Takich pacjentów leczy najpierw ortodonta, z zastosowaniem aparatów stałych, a następnie chirurg szczękowy, który w warunkach szpitalnych wykonuje operację korygującą wielkość kości.
Zdarzają się pacjenci, u którch kości twarzy zbudowane są nieprawidłowo i powodują zaburzenia estetyki, np. progenia, czyli zbyt duża żuchwa. Takich pacjentów leczy najpierw ortodonta, z zastosowaniem aparatów stałych, a następnie chirurg szczękowy, który w warunkach szpitalnych wykonuje operację korygującą wielkość kości.
Ruchome aparaty silikonowe
 Tak jak aparaty samoligaturujące są przełomem w ortodoncji stałej, tak aparaty silikonowe wypierają aparaty ruchome wykonane z akrylu.
Tak jak aparaty samoligaturujące są przełomem w ortodoncji stałej, tak aparaty silikonowe wypierają aparaty ruchome wykonane z akrylu.
Można je stosować już od 3 roku życia (choć bardzo rzadko istnieje taka konieczność), do końca wymiany uzębienia mlecznego.
Stosowanie ich w okresie wzrostu dziecka i rozwoju szczęk wspomaga prawidłowe ukształtowanie nie tylko luków zębowych, ale i podniebienia, a tym samym pomaga zwalczać nawykowe oddychanie przez usta i związane z tym problemy laryngologiczne. Aparat pomocny jest także w eliminacji pozostałych nawyków niekorzystnie wpływających na zgryz.
Aparaty tego typu są lubiane nie tylko przez dzieci, ale i przez rodziców. Dzięki swej elastyczności ulegają „samoaktywacji”, wizyty kontrolne u ortodonty odbywają się więc tylko dwa razy w roku. Nie ma też problemów z drażnieniem czy uwieraniem tkanek miękkich.
Elementy aparatu stałego
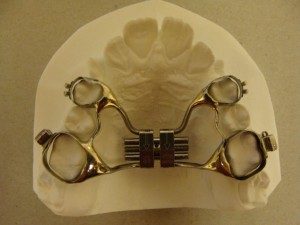 Zasadnicze elementy aparatu, zamki ortodontyczne, rurki, rzadziej pierścienie mocowane są przez ortodontę na zębach za pomocą specjalnego kleju i pozostają w jamie ustnej w niezmienionej pozycji przez cały okres leczenia. Zakładanie aparatu jest całkowicie bezbolesne.
Zasadnicze elementy aparatu, zamki ortodontyczne, rurki, rzadziej pierścienie mocowane są przez ortodontę na zębach za pomocą specjalnego kleju i pozostają w jamie ustnej w niezmienionej pozycji przez cały okres leczenia. Zakładanie aparatu jest całkowicie bezbolesne.
Do zamków dołączany jest w różny sposób, zależnie od typu aparatu, „drut”. Jest to łuk ortodontyczny, który generuje stałą, ciągłą i bardzo małą siłę. Dzięki tej sile zęby przesuwają się stopniowo w zaplanowanym kierunku. Konstrukcję taką uzupełniają różnego rodzaju sprężynki, łańcuszki elastyczne i szereg innych. Elementy te są aktywowane lub zmieniane co kilka tygodni. Częstotliwość wizyt jest uzależniona od typu aparatu oraz etapu leczenia.
W niektórych wadach, oprócz zamków, niezbędne są różnego rodzaju dodatkowe aparaty na podniebienie, pod język lub wyciągi zewnątrzustne.
Może też być konieczne zastosowanie mikroimplantów wspomagających pracę aparatu stałego i usuwanych po zakończeniu leczenia.
Leczenie tą metodą wymaga dobrej higieny i współpracy z lekarzem. Nosząc aparat można leczyć zęby i regularnie korzystać z profesjonalnego czyszczenia zębów w gabinecie oraz fluoryzacji.
Aparaty stałe samoligaturujące
W klasycznych stałych aparatach ligaturowych łuk ortodontyczny w zamkach aparatu utrzymują „gumeczki” lub cienkie druciki, zwane ligaturami. Aparaty samoligaturujące mają wbudowany w zamek specjalny uchwyt, ligatury są więc zbędne.
Różnica między aparatem ligaturowym a samoligaturującym polega na różnicy w tarciu, jakie powstaje między łukiem z zamkami. Dzięki temu uzyskuje się różne efekty leczenia. Rodzaj aparatu jest rekomendowany przez ortodontę na podstawie diagnozy. Błędne jest myślenie, że bardziej nowoczesny aparat będzie lepszy w każdym przypadku.
Retencja
 Kiedy leczenie ortodontyczne jest zakończone, tzn. uzyskaliśmy planowaną pozycję zębów gwarantującą prawidłowy zgryz, pacjent dostaje do użytku aparaty retencyjne (tzw. retainery). Aparaty retencyjne są dwojakiego rodzaju: przytwierdzone do zębów bądź wyjmowane.
Kiedy leczenie ortodontyczne jest zakończone, tzn. uzyskaliśmy planowaną pozycję zębów gwarantującą prawidłowy zgryz, pacjent dostaje do użytku aparaty retencyjne (tzw. retainery). Aparaty retencyjne są dwojakiego rodzaju: przytwierdzone do zębów bądź wyjmowane.
Mają one za zadanie utrzymać zęby w nowej pozycji, ponieważ po zdjęciu aparatów stałych istnieje ogromna tendencja do przesuwania się zębów z powrotem. Należy bezwzględnie stosować się do zaleceń swojego ortodonty odnośnie czasu noszenia retainerów, by efekt leczenia był stabilny.
Pamiętać też należy, że zęby wędrują przez całe życie, a z wiekiem stają się bardziej stłoczone i jest to naturalny proces.
Współpraca pacjenta i ortodonty
 Sukces w ortodoncji wymaga współpracy pacjenta i ortodonty.
Sukces w ortodoncji wymaga współpracy pacjenta i ortodonty.
Nie wystarczy dobra diagnoza, plan leczenia, ani profesjonalnie prowadzone leczenie przez ortodontę, jeśli pacjent ze swej strony nie będzie stosował się do zaleceń lekarza.
Dobry rezultat oraz ustawienie zębów na czas jest osiągane tylko dzięki partnerstwu między stronami.
Zalecenia do aparatu stałego
Po założeniu aparatu stałego ortodonta będzie prosił o:
- utrzymanie zębów i aparatów we wzorowej higienie,
- stosowanie płukanek z fluorem i ułatwiających szczotkowanie,
- regularne wizyty u higienistki w celu zdjęcie kamienia i oczyszczenia aparatu,
- regularne przeglądy u swojego stomatologa,
- uwagę przy spożywaniu pokarmów twardych i włóknistych,
- ograniczenie pokarmów lepkich, słodkich, gumy do żucia,
- ograniczenie spożywania napojów gazowanych i kwaśnych poza głównymi posiłkami,
- dbałość o aparat,
- zgłaszanie się na wyznaczone wizyty,
- realizację zaleceń odnośnie czasu i sposobu noszenia elementów ortodontycznych (wyciągi międzyszczękowe, zewnątrzustne, aparaty ruchome, retainery itd.).
Periodontologia
Co to jest przyzębie?
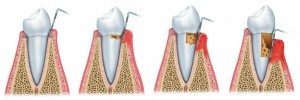 Przyzębiem są wszystkie tkanki łączące się w okolicy szyjki zęba. Jest to dziąsło, kość szczęki, cement korzeniowy (kostniwo) oraz włókienka rozpięte między kością a kostniwem pokrywającym korzeń zęba. Miejsce, w którym się one łączą nazywamy kieszonką dziąsłową.
Przyzębiem są wszystkie tkanki łączące się w okolicy szyjki zęba. Jest to dziąsło, kość szczęki, cement korzeniowy (kostniwo) oraz włókienka rozpięte między kością a kostniwem pokrywającym korzeń zęba. Miejsce, w którym się one łączą nazywamy kieszonką dziąsłową.
W warunkach zdrowia, przyzębie bierze udział w mocowaniu zęba w kości oraz jest elementem systemu amortyzującego fizjologiczne ruchy zęba jakie powstają podczas żucia.
Ponadto przyzębie stanowi rodzaj szczelnej bariery chroniącej głębsze struktury, korzeń, kość, ozębną, przed czynnikami szkodliwymi jakie występują w jamie ustnej. Każde przerwanie ciągłości tkanek daje początek chorobom przyzębia.
Leczenie przyzębia
 W każdym przypadku choroby przyzębia należy najpierw usunąć czynnik patogenny (kamień, osad, płytka bakteryjna) oraz uzyskać taki stan, w którym higiena jamy ustnej jest idealna.
W każdym przypadku choroby przyzębia należy najpierw usunąć czynnik patogenny (kamień, osad, płytka bakteryjna) oraz uzyskać taki stan, w którym higiena jamy ustnej jest idealna.
W przypadku zapalenia dziąseł wystarczą zabiegi profesjonalnego czyszczenia w gabinecie połączone z edukacją dotyczącą szczotkowania i nitkowania, doborem środków mechanicznych i farmakologicznych do stosowania w domu. Jeśli pacjent będzie stosował się do zaleceń i regularnie zgłaszał się na skaling z piaskowaniem, zapalenie dziąseł nie nawróci.
W przypadku głębszego zapalenia przyzębia, program leczenia gingivitis jest dopiero bazą do dalszych działań.
Warunkiem powodzenia leczenia jest cierpliwość i determinacja pacjenta. Leczenie bowiem wymaga częstych wizyt kontrolnych oraz profesjonalnych czyszczeń. Pacjenta obowiązuje reżim higieniczny co wymaga zmiany przyzwyczajeń i wiele wysiłku
Kiretaż zamknięty i otwarty
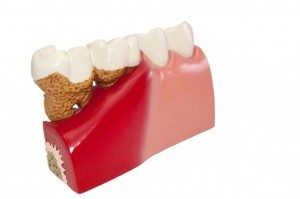 Kiretaż – kluczowy element leczenia periodontologicznego – to stosunkowo prosty zabieg wykonywany w znieczuleniu miejscowym, który odgrywa istotną rolę w leczeniu chorób przyzębia. Kiretaż polega na usuwaniu z kieszonki dziąsłowej kamienia nazębnego oraz oczyszczeniu korzenia zęba z ziarniny. Zarówno kamień nazębny, jak i ziarnina powodują stany zapalne, które sprzyjają rozwojowi paradontozy oraz innych chorób zębów i dziąseł. Aby ich uniknąć należy dbać o regularne usuwanie bakteryjnej płytki nazębnej oraz złogów poddziąsłowych.
Kiretaż – kluczowy element leczenia periodontologicznego – to stosunkowo prosty zabieg wykonywany w znieczuleniu miejscowym, który odgrywa istotną rolę w leczeniu chorób przyzębia. Kiretaż polega na usuwaniu z kieszonki dziąsłowej kamienia nazębnego oraz oczyszczeniu korzenia zęba z ziarniny. Zarówno kamień nazębny, jak i ziarnina powodują stany zapalne, które sprzyjają rozwojowi paradontozy oraz innych chorób zębów i dziąseł. Aby ich uniknąć należy dbać o regularne usuwanie bakteryjnej płytki nazębnej oraz złogów poddziąsłowych.
W praktyce periodontologicznej kiretaż dzieli się na zamknięty i otwarty. Kiretaż zamknięty polega na usuwaniu kamienia z kieszonek do głębokości 5 mm. Zabieg wykonuje się w znieczuleniu miejscowym, bez odsłaniania korzenia i nacięć dziąsła. Jest to zabieg, którego główną rolą jest usunięcie kamienia wraz z bakteriami oraz wypolerowanie korzenia zęba.
Kiretaż otwarty – jak sama nazwa wskazuje – to zabieg wykonywany po wcześniejszym „otwarciu” dziąsła. Czyszczenie otwarte przeprowadza się u pacjentów z bardzo głębokimi kieszonkami dziąsłowymi, w przypadku których czyszczenie zamknięte okazuje się niewystarczające. Zabieg rozpoczyna się od nacięcia dziąsła i uwidocznienia powierzchni korzeni. Po zakończeniu usuwania płytki nazębnej oraz ziarniny dziąsła pacjenta są do siebie zbliżane szwami. Całą procedurę przeprowadza się w znieczuleniu miejscowym.
Po przeprowadzonym kiertażu pacjent może odczuwać pewien dyskomfort spowodowany wystąpieniem nadwrażliwości zębów lub ich czasowej zwiększonej ruchomości. W przypadku czyszczenia otwartego może się pojawić opuchlizna, czasowy zanik czucia w dziąśle oraz śladowe ilości krwi w ślinie.
Sterowana regeracja kości
W przypadku gdy doszło do dużego zniszczenia kości w wyniku zapalenia, podczas operacji płatowej (chirurgiczne uzyskanie dostępu do powierzchni korzeni zębów i kości) stosuje się materiały wspomagające jej odbudowę. Są to syntetyczne preparaty kościotwórcze i membrany. Rzadziej stosuje się kość własną pacjenta.
Leczenie nadwrażliwości szyjek
Dolegliwością towarzyszącą chorobom przyzębia są odsłonięte i bolące szyjki. Pokrywa się je specjalnym lakiem zębinowym.
Co to jest choroba przyzębia?
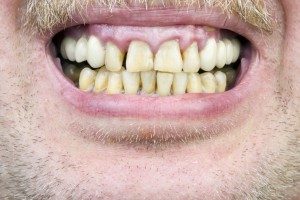 Najogólniej choroby przyzębia możemy podzielić na gingivitis i periodontitis.
Najogólniej choroby przyzębia możemy podzielić na gingivitis i periodontitis.
Gingivitis to pozornie błahe zapalenie dziąseł u osoby, która niedostatecznie dba o higienę uzębienia. Znacznie rzadziej stan ten wiąże się z problemami ogólnoustrojowymi.
Periodontitis to skomplikowane procesy chorobowe obejmujące już kość i korzeń zęba. Stan ten objawia się zapaleniem dziąseł i zanikiem kości poczynając od szyjek zębów, rozchwianiem i przemieszczaniem zębów, ich nadwrażliwością, krwawieniem z dziąseł, nieprzyjemnym zapachem z ust. W zaawansowanym stadium choroby dochodzi do utraty zębów.
Periodontitis jest konsekwencją zaniedbanego zapalenia dziąseł, u niektórych osób związane jest dodatkowo z występowaniem szczególnego rodzaju bakterii.
Dziedziczne występowanie choroby przyzębia jest niezmiernie rzadkie. Występowanie „rodzinne” wiąże się zwykle z brakiem nawyku u członków rodziny do regularnego, raz na pół roku lub częściej, zdejmowania kamienia nazębnego oraz stosowania niewłaściwych środków do higieny domowej.
Skaling z polerowaniem zębów i higienizacja
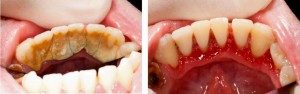 Profesjonalne czyszczenie w gabinecie jest zawsze wstępnym zabiegiem w leczeniu przyzębia. Uzyskanie dobrej higieny jest niezbędnym warunkiem podjęcia dalszego leczenia i gwarancją jego sukcesu. Pacjenci periodontologiczni muszą być czyszczeni nawet co 3 miesiące.
Profesjonalne czyszczenie w gabinecie jest zawsze wstępnym zabiegiem w leczeniu przyzębia. Uzyskanie dobrej higieny jest niezbędnym warunkiem podjęcia dalszego leczenia i gwarancją jego sukcesu. Pacjenci periodontologiczni muszą być czyszczeni nawet co 3 miesiące.
Operacje płatowe
Zabiegi wykonywane w sytuacjach, gdy proces chorobowy oprócz dziąseł objął także kość (zmiany takie są widoczne na rtg). Po chirurgicznym uzyskaniu dostępu do kości usuwana jest chorobotwórcza ziarnina, co zatrzymuje postęp choroby.
Szynowanie zębów
Po opanowaniu choroby przyzębia, jeśli zęby są rozchwiane, zakłada się szyny periodontologiczne. W indywidualnych przypadkach efekt szynowania zapewnią np. zblokowanie korony protetyczne lub ortodontyczny retainer.
Protetyka
Ząb zniszczony lub nieestetyczny
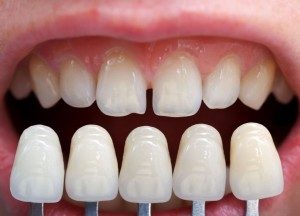 Ząb zniszczony a do tego leczony kanałowo, powinien być protetycznie wzmocniony wkładem korzeniowym i koroną.
Ząb zniszczony a do tego leczony kanałowo, powinien być protetycznie wzmocniony wkładem korzeniowym i koroną.
Również zęby z natury nieestetyczne (przebarwione po antybiotykach przyjmowanych w dzieciństwie, źle uformowane, niekształtne, z uszkodzonym szkliwem itd.) można pokryć koroną protetyczną lub licówką.
Protezy osiadające
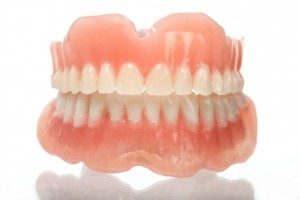 Protezy osiadające to akrylowe uzupełnienia ruchome. W skrajnych przypadkach odtwarzają wszystkie zęby (tzw. proteza całkowita). Utrzymują się w ustach na zasadzie przyssania do tkanek miękkich. Jest to popularne rozwiązanie o stosunkowo niskim koszcie, posiadające jednak liczne wady: trudności w adaptacji, dyskomfort użytkowania, niedogodności w spożywaniu pokarmów, niszczące działanie na kości szczęk, konieczność wymiany co kilka lat.
Protezy osiadające to akrylowe uzupełnienia ruchome. W skrajnych przypadkach odtwarzają wszystkie zęby (tzw. proteza całkowita). Utrzymują się w ustach na zasadzie przyssania do tkanek miękkich. Jest to popularne rozwiązanie o stosunkowo niskim koszcie, posiadające jednak liczne wady: trudności w adaptacji, dyskomfort użytkowania, niedogodności w spożywaniu pokarmów, niszczące działanie na kości szczęk, konieczność wymiany co kilka lat.
Proteza osiadająca odtwarzająca część uzębienia (tzw. proteza częściowa) wykorzystuje dodatkowo zachowane zęby, aby znaleźć utrzymanie. Klamry utrzymujące są zwykle widoczne w uśmiechu.
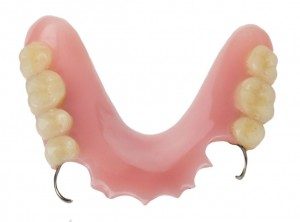
Protezy szkieletowe
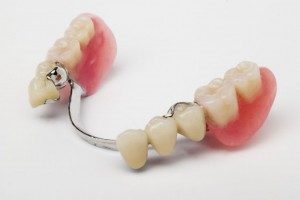 Protezy szkieletowe to uzupełnienia ruchome, metalowo-akrylowe, pozbawione większości wad protez osiadających. Wadą może być niska estetyka z powodu obecności w szczególny sposób zaprojektowanych klamer. Jest to jednak rozwiązanie zdrowe i dość komfortowe.
Protezy szkieletowe to uzupełnienia ruchome, metalowo-akrylowe, pozbawione większości wad protez osiadających. Wadą może być niska estetyka z powodu obecności w szczególny sposób zaprojektowanych klamer. Jest to jednak rozwiązanie zdrowe i dość komfortowe.
Mosty porcelanowe
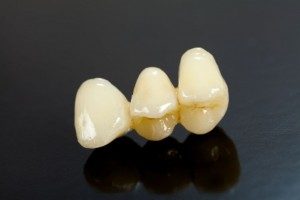 Są to estetyczne uzupełnienia od jednego do kilku zębów, na stałe osadzone w jamie ustnej. Tak uzupełnione zęby można traktować jak własne, unikamy skrępowania związanego z wyjmowaniem protezy na noc, nie ma ograniczeń w spożywaniu pokarmów. Metoda ta wymaga oszlifowania zębów sąsiadujących z luką. Jest to wadą, jeśli zęby są zdrowe. Jeśli jednak są w słabej kondycji, jest to korzystne, przy okazji bowiem je wzmocnimy.
Są to estetyczne uzupełnienia od jednego do kilku zębów, na stałe osadzone w jamie ustnej. Tak uzupełnione zęby można traktować jak własne, unikamy skrępowania związanego z wyjmowaniem protezy na noc, nie ma ograniczeń w spożywaniu pokarmów. Metoda ta wymaga oszlifowania zębów sąsiadujących z luką. Jest to wadą, jeśli zęby są zdrowe. Jeśli jednak są w słabej kondycji, jest to korzystne, przy okazji bowiem je wzmocnimy.
Podobnie jak w przypadku koron, mosty mogą być na podbudowie metalowej lub bardziej estetyczne, pełnoceramiczne.
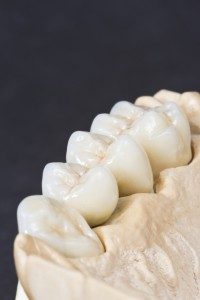 Obecnie pacjent może zażyczyć sobie uzupełnienie porcelanowe z tzw. charakteryzacjami. Taki ząb nie będzie wyglądał martwo czy sztucznie dzięki odwzorowaniu niedoskonałości zębów sąsiednich.
Obecnie pacjent może zażyczyć sobie uzupełnienie porcelanowe z tzw. charakteryzacjami. Taki ząb nie będzie wyglądał martwo czy sztucznie dzięki odwzorowaniu niedoskonałości zębów sąsiednich.
Wkłady koronowo-korzeniowe
W przypadku zębów martwych przed wykonaniem mostu czy korony konieczne jest wzmocnienie zęba wkładem. Materiał, z którego wykonany jest wkład musi być zgodny z rodzajem protetyki, by uniknąć powstawania prądów galwanicznych w jamie ustnej.
Do koron pełnoceramicznych można stosować wkłady z włókna szklanego, charakteryzujące się tym, że nie powodują ciemnienia dziąsła i korzenia.
Szklane podparcia
Podparcie szklane jest wyjątkowo postępową techniką w protetyce. U pacjentów mających braki zębów bocznych, tzw. braki skrzydłowe, możliwe do tej pory było zastosowanie uzupełnienia ruchomego (proteza osiadająca, proteza szkieletowa) lub implantów. Nie było możliwe wykonanie mostu, który musi mieć dwa filary (stąd zresztą nazwa tego typu uzupełnienia). Wprowadzenie na rynek podparć szklanych umożliwiło jednak wykonywanie uzupełnień niewyjmowanych bez ingerencji chirurgicznej, ponieważ podparcie stanowi brakujący filar mostu.
Brak jednego lub kilku zębów
Brakujący ząb należy uzupełnić jak najszybciej od chwili jego utraty. Jak szybko, to zależy od stanu pozostałych zębów i rodzaju planowanego uzupełnienia. Unikamy wówczas powikłań polegających na przemieszczaniu się pozostałych zębów, powstawaniu szpar między nimi, zmianie sposobu żucia itp.
Jeśli „nowe zęby” są wyjmowane, uzupełnienie takie nazywamy protezą, choć istnieje ich ogromna różnorodność.
Jeżeli pacjent nie chce protezy ruchomej, brakujący ząb może uzupełnić za pomocą mostu osadzonego na własnych zębach, korony na implancie, bądź mostów na podparciu szklanym.
Protetyka na implantach
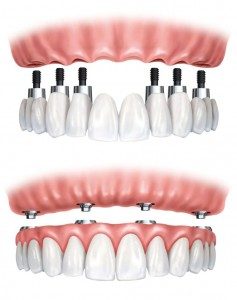 Implantoprotetyka to zwykle najnowocześniejsze rozwiązanie protetyczne z użyciem implantów dające praktycznie nieograniczone możliwości uzupełniania brakujących zębów.
Implantoprotetyka to zwykle najnowocześniejsze rozwiązanie protetyczne z użyciem implantów dające praktycznie nieograniczone możliwości uzupełniania brakujących zębów.
Często wszczepienie implantów pozwala na zastosowanie protetyki o klasę wyższej w stosunku do tej, jaka możliwa by była bez implantów. Przykładowo:
- Przy całkowitym braku własnych zębów zamiast protezy osiadającej można wykonać protezę opartą na implantach (zwykle 4 w szczęce, 2 w żuchwie). Proteza taka zapewnia duży komfort użytkowania dzięki doskonałej stabilizacji w ustach i nie wpływa niszcząco na kość, co jest największą wadą protez osiadających.
- Wszczepiając większą liczbę implantów można u osoby bezzębnej wykonać również most niewyjmowany.
- Podobnie przy brakach zębów bocznych pacjent wcześniej skazany na protezę wyjmowaną może użytkować mosty na implantach.
- Bardzo częstym wskazaniem do zastosowania implantu jest brak jednego zęba. Wykonując w takiej sytuacji koronę na implancie oszczędzamy sąsiadujące zęby.
Protezy bezklamrowe
Protezy bezklamrowe to estetyczne uzupełnienia ruchome wykorzystujące zamiast klasycznych klamer ukryte w konstrukcji zatrzaski lub zasuwy. Pozwala to na niezauważalne przez otoczenie użytkowanie protezy.
Korony protetyczne
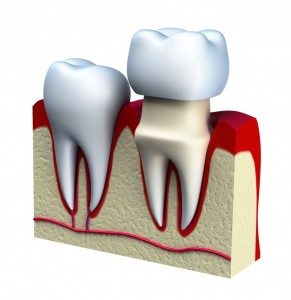
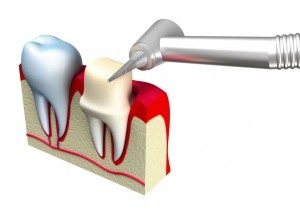 Korony zakładamy na zęby słabe lub nieestetyczne. Zewnętrzna powierzchnia korony wykonana jest z porcelany. Korony akrylowe stosowane jeszcze do niedawna dość powszechnie, dziś używane są tylko jako element tymczasowy w trakcie leczenia. Wnętrze korony może być ze złota, stali, stopów szlachetnych, tytanu lub szkła (korona pełnoceramiczna). Te ostatnie są najbardziej estetyczne, zupełnie nieodróżnialne od zębów własnych. Nie powodują również nigdy przebarwień brzegu dziąsła.
Korony zakładamy na zęby słabe lub nieestetyczne. Zewnętrzna powierzchnia korony wykonana jest z porcelany. Korony akrylowe stosowane jeszcze do niedawna dość powszechnie, dziś używane są tylko jako element tymczasowy w trakcie leczenia. Wnętrze korony może być ze złota, stali, stopów szlachetnych, tytanu lub szkła (korona pełnoceramiczna). Te ostatnie są najbardziej estetyczne, zupełnie nieodróżnialne od zębów własnych. Nie powodują również nigdy przebarwień brzegu dziąsła.
Przygotowanie zęba do wykonania korony polega na zdjęciu jego zewnętrznej warstwy i odpowiednim ukształtowaniu pozostałej części. Od precyzji wykonania zależeć będzie estetyka, szczelność i bezawaryjność korony.
Wkłady koronowo-korzeniowe z włókna szklanego
Wkłady koronowo-korzeniowe wykonywane metodą bezpośrednią z włókna szklanego są nowoczesną alternatywą dla metalowych wkładów korzeniowych wzmacniających martwe zęby.
Ich zalety to:
- Doskonała estetyka, świetnie nadają się pod wymagające korony pełnoceramiczne.
- Nie dają metalicznego prześwitu na śluzówce dziąsła, jak w przypadku tradycyjnych wkładów stalowych.
- Elastyczność ich jest zbliżona do tkanek własnych zęba, co oznacza, że pracują razem z korzeniem zęba, a nie jak ciało obce umieszczone w korzeniu.
- Łatwość usunięcia w razie potrzeby.
- Mogą i powinny być używane także jako wzmocnienie zębów przy odbudowie klasycznymi materiałami kompozytowymi, po leczeniu endodontycznym.
- Skracają procedury protetyczne, redukują liczbę nieprzyjemnych dla pacjenta wycisków i czas leczenia.
Chirurgia stomatologiczna
Podniesienie dna zatoki i odbudowa kości
 Zabieg podniesienia dna zatoki szczękowej pozwala na wszczepienie implantów w bocznych odcinkach szczęki przy nisko schodzących zachyłkach zatoki.
Zabieg podniesienia dna zatoki szczękowej pozwala na wszczepienie implantów w bocznych odcinkach szczęki przy nisko schodzących zachyłkach zatoki.
Przy dużych zanikach wyrostka kostnego, kiedy jest za mało kości na wszczepienie implantu, dokonuje się odbudowy kości przez przeszczep kości własnej pacjenta lub zabiegi sterowanej regeneracji kostnej.
Ekstrakcja
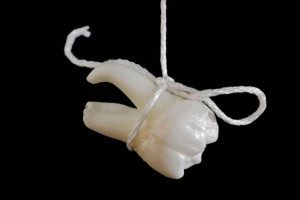 Ekstrakcja, czyli usunięcie zęba jest podstawowym zabiegiem chirurgicznym w stomatologii. Usuwa się przede wszystkim zęby stałe, których nie można już uratować. Bardzo rzadko zdarza się to ze wskazań ortodontycznych w celu korekty wady zgryzu.
Ekstrakcja, czyli usunięcie zęba jest podstawowym zabiegiem chirurgicznym w stomatologii. Usuwa się przede wszystkim zęby stałe, których nie można już uratować. Bardzo rzadko zdarza się to ze wskazań ortodontycznych w celu korekty wady zgryzu.
Czasem konieczne bywa usunięcie zęba mlecznego przy braku fizjologicznej resorpcji jego korzenia. Zaniechanie tego zabiegu poważnie zaburza wyrzynanie zębów stałych.
Germektomia
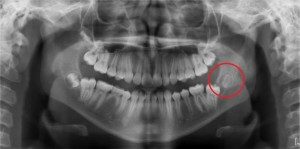 Jest to zabieg usunięcia z kości zęba w formie zawiązka, jeszcze przed utworzeniem korzeni. Wykonywany jest w szczególnych sytuacjach, najczęściej dotyczy dolnych ósemek.
Jest to zabieg usunięcia z kości zęba w formie zawiązka, jeszcze przed utworzeniem korzeni. Wykonywany jest w szczególnych sytuacjach, najczęściej dotyczy dolnych ósemek.
Zdarzają się pacjenci z zębami dodatkowymi, najczęściej w okolicy górnych jedynek lub przedtrzonowców. Konieczne jest również usunięcie takich zębów, często właśnie w fazie zawiązka.
Odsłonięcie zęba zatrzymanego
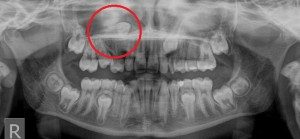 Z różnych przyczyn może dojść do zatrzymania zęba w kości. Oznacza to, że ząb który zakończył już swój rozwój nie pojawił się w jamie ustnej, często dodatkowo zmienia swoją pozycję w kości.
Z różnych przyczyn może dojść do zatrzymania zęba w kości. Oznacza to, że ząb który zakończył już swój rozwój nie pojawił się w jamie ustnej, często dodatkowo zmienia swoją pozycję w kości.
Aby była możliwość ortodontycznego sprowadzenia go do łuku konieczny jest zabieg chirurgiczny, podczas którego lekarz odsłania ząb, wykonuje dla niego tunel, w celu ułatwienia jego przemieszczania oraz przykleja element aparatu stałego.
Miniśruby ortodontyczne
Do implantów zaliczane są także miniśruby stosowane w skomplikowanych przypadkach ortodontycznych. Taki mini-implant wspomaga działanie aparatu stałego. Po zakończeniu leczenia jest usuwany.
Dłutowanie
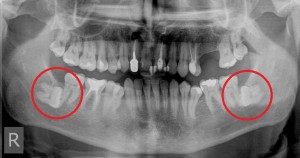 Dłutowanie jest to skomplikowane usuwanie zęba z utworzonym całkowicie korzeniem. Najczęściej procedura ta dotyczy usuwania zębów zatopionych w kości. Dłutowanie może też być konieczne przy skomplikowanym usuwaniu zębów już wyrzniętych, najczęściej dotyczy to ósemek.
Dłutowanie jest to skomplikowane usuwanie zęba z utworzonym całkowicie korzeniem. Najczęściej procedura ta dotyczy usuwania zębów zatopionych w kości. Dłutowanie może też być konieczne przy skomplikowanym usuwaniu zębów już wyrzniętych, najczęściej dotyczy to ósemek.
Hemisekcja, radektomia, resekcja
 Hemisekcja, radektomia, resekcja to zabiegi usunięcia jednego z korzeni zęba wielokorzeniowego lub usunięcie samego szczytu korzenia w sytuacji, gdy wokół nich znajduje się chora tkanka zapalna. Pozwala to na wygojenie i umocnienie reszty korzeni/korzenia, a tym samym na zachowanie zębów bardzo chorych w jamie ustnej.
Hemisekcja, radektomia, resekcja to zabiegi usunięcia jednego z korzeni zęba wielokorzeniowego lub usunięcie samego szczytu korzenia w sytuacji, gdy wokół nich znajduje się chora tkanka zapalna. Pozwala to na wygojenie i umocnienie reszty korzeni/korzenia, a tym samym na zachowanie zębów bardzo chorych w jamie ustnej.
Chirurgia szczękowa, czyli ortognatyka
 Problem z estetyką twarzy może mieć poważniejszą przyczynę, związaną z niekorzystną budową kości. Ingerencja ortognatyczna jest wskazana, gdy pacjent mając np. cofniętą lub wysuniętą brodę, pragnie dokonać zmian nie tylko w ustawieniu i wyglądzie zębów ale i w swoim profilu.
Problem z estetyką twarzy może mieć poważniejszą przyczynę, związaną z niekorzystną budową kości. Ingerencja ortognatyczna jest wskazana, gdy pacjent mając np. cofniętą lub wysuniętą brodę, pragnie dokonać zmian nie tylko w ustawieniu i wyglądzie zębów ale i w swoim profilu.
Leczenie w takiej sytuacji jest leczeniem prowadzonym przez ortodontę i chirurga szczękowego według wspólnie ustalonego planu leczenia, który wcześniej został zaakceptowany przez pacjenta. Pacjent najpierw jest leczony aparatem stałym. Czas leczenia jest podobny do leczenia bez chirurgii. W niektórych wadach rysy twarzy ulegają pogorszeniu. Kolejnym krokiem jest zabieg chirurgiczny w warunkach szpitalnych prowadzony w narkozie. Bezpośrednio po zabiegu rysy twarzy zmieniają się. Ortodonta może dokończyć leczenie w nowo dopasowanych przez chirurga szczękach.
Opiekując się pacjentem z wadą kostną (gnatyczną) naszym zadaniem jest zapoznanie pacjenta z wszelkimi możliwościami współczesnej, szeroko pojętej stomatologii. Ostateczną decyzję podejmuje jednak pacjent. Zawsze motywujemy pacjenta do racjonalnego podejścia do swoich problemów, zarówno zbyt ochocze poddawanie się operacji, jak i nadmierna obawa przed zabiegiem nie są dobrymi doradcami.
Leczenie zaburzeń zwarcia
Co to jest rekonstrukcja zwarcia?
Rekonstrukcją zwarcia określa się wszystkie zabiegi, w wyniku których uzyskuje się zgodny z naturą, czyli fizjologiczny kontakt powierzchni zębów górnych i dolnych. Dotyczy to zarówno swobodnego kontaktu łuków zębowych, ich dociskania, jak i zmieniającego się kontaktu podczas ruchu żuchwy w czasie żucia. Rekonstrukcja musi uwzględniać budowę stawu skroniowo-żuchwowego i przestrzenne umiejscowienie żuchwy względem stawu. Badanie takie wykonywane jest przez diagnostę z użyciem artykulatora. Na tej podstawie oraz na dokładnym badaniu pacjenta powstaje właściwy plan leczenia. Tak jak prawidłowe zwarcie stanowi ochronę dla własnych zębów pacjenta przed ich niefizjologicznym zniszczeniem, tak samo jest gwarancją ochrony prac protetycznych przed uszkodzeniami.
Zburzenia zwarcia
Zaburzenia zwarcia mają miejsce wtedy, gdy zęby z różnych przyczyn nie są do siebie właściwie dopasowane. Dotyczy to zarówno sytuacji gdy są tylko złączone jak np. podczas przełykania śliny, jak również podczas poszczególnych ruchów w czasie odgryzania i żucia.
To, jak zęby kontaktują się wynika z ich ilości, kształtu, ustawienia.
Może to być niewłaściwa pozycja zębów („krzywe zęby”), ich starcie, nieprawidłowo wykonane wypełnienia, braki w uzębieniu.
Jednak bez względu na to jak niewłaściwie zęby są ustawione i w jakiej są ilości pacjent musi znaleźć taką pozycję szczęk aby podczas żucia docisnąć je do siebie choćby kosztem destrukcji różnych elementów.
W związku z tym powstają niefizjologiczne siły, które mogą uszkodzić każdy element narządu żucia. Oczywiście nie dzieje się to od razu i nie dotyczy w jednakowym stopniu wszystkich struktur.
Konsekwencją jest ścieranie patologiczne zębów, obnażanie szyjek, ubytki przyszyjkowe, nadwrażliwość zębów, pęknięcia szkliwa, kieszenie dziąsłowe i kostne, postępujące rozchwianie zębów.
Zmiany te prowadzą do niewłaściwej pozycji żuchwy. Początkowo takie przesunięcie jest wyrównane przez miękkie struktury w stawie skroniowo-żuchwowym. Z czasem taka adaptacja jest już niewystarczająca. Pojawiają się dolegliwości w obrębie stawów, napięcia mięśni, niespecyficzne bóle głowy, szyi, pleców, uszu, zaburzenia słyszenia lub szumy w uszach. Problem z czasem dotyczyć może bardziej odległych części szkieletu.
Pacjenci niejednokrotnie szukają pomocy u laryngologa, neurologa, rehabilitanta, ponieważ niewiele osób łączy odległe bóle z jamą ustną i zębami.
Zwarcie a fizjoterapia
Wielu lekarzy stomatologów zaczyna dostrzegać związek pomiędzy narządem żucia a resztą ciała.
Do niedawna stomatologia zajmowała się tylko leczeniem próchnicy i jej powikłań, a największym sukcesem było wykonanie ładnej plomby. Obecnie jest dopełnieniem pracy nad ludzkim ciałem wykonywanej przez ortopedów, fizjoterapeutów, osteopatów.
Zgryz w skomplikowany sposób współpracuje z dwoma stawami skroniowymi, elementy te muszą do siebie idealnie pasować by mogły bezawaryjnie, a tym samym bezboleśnie pracować wiele lat. Można to porównać do systemu kół zębatych.
Jednocześnie narząd żucia jest częścią systemu kostno-mięśniowo-powięziowego. Z tego powodu istnieje wzajemna zależność między różnymi częściami ciała. Nieprawidłowo działający narząd żucia generuje odległe napięcia mięśniowe a np. nieprawidłowe ustawienie miednicy może mieć wpływ na szerokość rozwierania ust i związane z tym dolegliwości.
W związku z tym, przed wieloma pracami stomatologicznymi konsultujemy pacjenta z fizjoterapeutą. Dopiero po wyrównaniu nieprawidłowych napięć mięśniowych w ciele, prezentuje wiarygodny układ szczęk względem siebie i może być diagnozowany stomatologicznie. Na tej podstawie można wykonać dobry plan leczenia stomatologicznego.
Ortodoncja przed rekonstrukcją zwarcia?
W większości gabinetów ortodontycznie leczy się tylko dzieci, a problemy zgryzowe dorosłych rozwiązywanie są metodami protetycznymi.
Oznacza to, że aby doprowadzić zęby do właściwych kontaktów, należy wykonać bardzo inwazyjną protetykę. Pomijając fakt, że nie zawsze jest to rzeczywiście możliwe (np. wykonanie korony na pochylonym zębie tylko pozornie poprawi jego ustawienie, ponieważ pozostaną siły działające wyważająco na korzeń) niejednokrotnie należy umartwić zęby lub oszlifować zęby będące w dobrym stanie.
Ortodoncja w trudnych przypadkach jest budowaniem stabilnych „fundamentów” do dalszego leczenia:
można ukształtować łuki zębowe co daje możliwość uzyskania pełnego uśmiechu,
można tak ustawić korzenie zębów, by siły powstające podczas żucia nie były dla nich szkodliwe (ochrona przed rozchwianiem i wędrówką zębów),
można ustawić zęby względem siebie w taki sposób, by dalsza rekonstrukcja a tym samym rehabilitacja protetyczna była prawie bezinwazyjna a wszczepianie implantów nie odbywało się w przypadkowej lokalizacji,
nie ma konieczności zakładania koron na całe uzębienie, wystarczą inle’e, onley’e, drobne nadbudowy startych brzegów.
Paradoksalnie pacjent z niewielką ilością zębów może odnieść większe korzyści z leczenia ortodontycznego, niż ten z pełnym uzębieniem. Dotyczy to szczególnie pacjentów, którzy planują kosztowne zabiegi chirurgiczne i protetyczne.
Na tak przygotowanych fundamentach protetyk może wykonać zdrowe i bezawaryjne prace protetyczne odtwarzające prawidłowy kontakt między zębami górnego i dolnego łuku.
